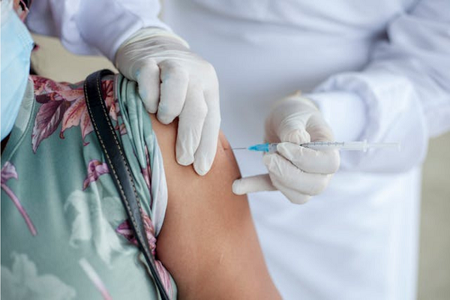
Do total deste ano, 2.538 dos casos são em residentes dos Amazonas, seguidos por Rondônia (574), Acre (108), Pará (29) e Roraima (18). Fora da região Norte, Bahia (31), Mato Grosso (11), São Paulo (7) e Rio de Janeiro (6) foram os Estados com maior número de registros da doença.
De acordo com o MS, a descentralização do diagnóstico laboratorial para detecção do vírus nos Estados da região amazônica, onde a febre é considerada endêmica, é o principal motivo por trás do aumento no número de casos.
A situação, contudo, é mais complexa. Enquanto locais da Amazônia têm maior disponibilidade de exames, há outras regiões do Brasil sem possibilidade de detecção, o que sugere que o número de casos de febre oropouche seja muito superior ao registrado.
Além disso, outro fator que colabora com a subnotificação é a semelhança entre os sintomas da oropouche com a dengue. Além de serem arboviroses – grupo de doenças virais transmitidas principalmente por artrópodes, como mosquitos e carrapatos -, os dois quadros costumam causar dor de cabeça, nos músculos e articulações, além de náusea e diarreia.
Na análise da infectologista do Hospital Israelita Albert Einstein, Emy Gouveia, o ritmo atípico da febre oropouche, assim como de dengue, também pode ser associado ao fenômeno El Niño e às mudanças climáticas, que resultam em temperaturas elevadas e chuvas irregulares, condições ideais para a reprodução dos mosquitos transmissores e, consequentemente, disseminação da doença.
O que é a febre oropouche?
Como o nome sugere, a febre oropouche é uma doença causada pelo vírus oropouche. Transmitido aos seres humanos principalmente pela picada do Culicoides paraensis, conhecido como maruim ou mosquito-pólvora, esse vírus foi detectado no Brasil na década de 1960 a partir de amostra de sangue de um bicho-preguiça capturado durante a construção da rodovia Belém-Brasília.
Desde então, casos isolados e surtos foram relatados no Brasil, principalmente nos Estados da região Amazônica. Também já foram relatados casos e surtos em outros países das Américas Central e do Sul (Panamá, Argentina, Bolívia, Equador, Peru e Venezuela).
Como ocorre a transmissão?
Segundo Emy, a transmissão ocorre quando um mosquito pica primeiro uma pessoa ou animal infectado e, em seguida, pica uma pessoa saudável, passando a doença para ela.
Existem dois tipos de ciclos de transmissão da doença:
Ciclo silvestre: nesse ciclo, os animais como bichos-preguiça e macacos são os hospedeiros do vírus. Alguns tipos de mosquitos, como o Coquilletti diavenezuelensis e o Aedes serratus, também podem carregar o vírus, mas o maruim é considerado o principal transmissor nesse ciclo.
Ciclo urbano: já no ciclo urbano, os humanos são os principais hospedeiros do vírus. O maruim também é o vetor principal, porém, alguns casos também podem estar associados ao Culex quinquefasciatus, comumente encontrado em ambientes urbanos.
“A diversidade de mosquitos envolvidos na transmissão do vírus é uma das preocupações mais sérias em relação ao aumento de casos no Brasil, especialmente em regiões além da Amazônia, uma vez que a disseminação pode ocorrer de maneira mais rápida, considerando que as pessoas também são hospedeiras”, afirma Emy.
Como diferenciar a febre oropouche da dengue?
Além da diferença entre os mosquitos vetores, que, no caso da dengue, é o Aedes aegypti, as doenças se diferenciam pela evolução do quadro clínico.
O paciente diagnosticado com dengue pode começar a sentir dores abdominais intensas e, no pior dos casos, pode apresentar hemorragias internas, o que não acontece na oropouche.
Uma característica específica da oropouche é a apresentação de ciclo bifásico. Geralmente, a pessoa tem febre e dores por alguns dias e eles desaparecem em seguida. Após uma semana, o quadro da doença retorna, até sumir novamente.
Segundo Emy, não há casos de mortalidade pela doença. Porém, uma outra característica marcante é que nos casos mais graves pode haver comprometimento do sistema nervoso central, com quadros como meningite asséptica e meningoencefalite, principalmente em pacientes imunocomprometidos.
Vale ressaltar também que, diferente da dengue, ainda não há imunizantes específicos para a febre oropouche.
Quais são os grupos de risco?
De acordo com a infectologista do Hospital Albert Einstein, os idosos e as crianças são os principais grupos de risco da febre oropouche.
No caso dos idosos, o perigo está relacionado à maior possibilidade de desidratação e presença de comorbidades. Já entre crianças, além da desidratação, a dificuldade de controlar a febre é o que amplia o risco de a doença evoluir para um quadro pior.
Como o diagnóstico é feito?
Atualmente, apenas um exame faz a identificação da doença: o RT-PCR desenvolvido pela Fiocruz Amazonas. A coleta é por meio do sangue e o exame fica disponível nos Laboratórios Centrais de Saúde Pública (Lacens).
Existem também testes que dizem se a pessoa tem anticorpos da doença, e que revelam infecção recente, mas são poucos disponibilizados em laboratórios.
“Geralmente, por causa da pouca disponibilidade de exames, eles ficam restritos às pessoas com sintomas típicos da fase aguda da doença ou que testaram negativo para dengue ou chicungunya. Além disso, quando o paciente não é da Amazônia, mas teve passagem pela região, a atenção é redobrada”, afirmou Emy.
Como é o tratamento?
De acordo com a especialista, ainda não há um medicamento específico para tratar a febre oropouche. Por isso, o tratamento é de suporte. Ou seja, costumam ser administradas medicações para dor, náuseas e febre, além da indicação de hidratação e repouso.
Outra diferença em relação à dengue é que a febre oropouche não possui contraindicação de medicamentos. Então, a administração de anti-inflamatórios é liberada. Mas, para isso, é essencial que exista uma diferenciação do quadro clínico, já que a administração de certos medicamentos durante a dengue pode agravar a situação do paciente, ocasionando inclusive quadros hemorrágicos.
Como prevenir?
De acordo com o Ministério da Saúde, as formas de prevenção incluem:
– Evitar áreas onde há muitos mosquitos, se possível;
– Usar roupas que cubram a maior parte do corpo e aplique repelente nas áreas expostas da pele, especialmente nas regiões com maior número de casos;
– Manter a casa limpa, removendo possíveis criadouros de mosquitos, como água parada e folhas acumuladas;
– Se houver casos confirmados na sua região, é recomendado seguir as orientações das autoridades de saúde local para reduzir o risco de transmissão, como medidas específicas de controle de mosquitos.
Fonte: ESTADAO CONTEUDO


Seja sempre o primeiro a saber. Baixe os nossos aplicativos gratuito.
Siga-nos em nossas redes sociais Facebook, Twitter e Instagram. Você também pode ajudar a fazer o nosso Blog, nos enviando sugestão de pauta, fotos e vídeos para nossa a redação do Blog do Silva Lima por e-mail blogdosilvalima@gmail.com ou WhatsApp (87) 9 9937-6606 ou 9 9155-5555.

 Brasil6 anos atrás
Brasil6 anos atrás
 Saúde5 anos atrás
Saúde5 anos atrás
 Brasil8 anos atrás
Brasil8 anos atrás
 Destaque6 anos atrás
Destaque6 anos atrás
 Brasil2 anos atrás
Brasil2 anos atrás
 Sem categoria6 anos atrás
Sem categoria6 anos atrás
 Sem categoria5 anos atrás
Sem categoria5 anos atrás
 Sem categoria5 anos atrás
Sem categoria5 anos atrás

/i.s3.glbimg.com/v1/AUTH_59edd422c0c84a879bd37670ae4f538a/internal_photos/bs/2019/H/m/AZcsEqQKWN2HUx6Ap1xw/apneia.jpg)