[responsivevoice_button voice=”Brazilian Portuguese Female”]
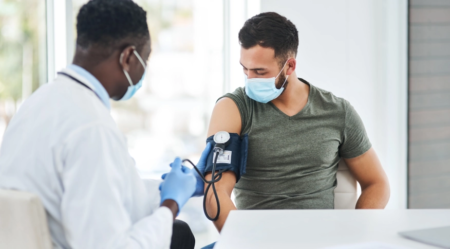
A terapia de reposição de testosterona parece segura a curto e médio prazos para tratar uma condição causada pela deficiência do hormônio sexual masculino. É o que aponta uma análise abrangente do tratamento publicada na revista The Lancet Healthy Longevity nesta quarta-feira (8).
As descobertas sugerem que os homens que recebem testosterona para tratar o hipogonadismo, caracterizado pelo mau funcionamento dos testículos, não correm risco mais elevado de ataque cardíaco, derrame e outros eventos cardiovasculares a curto e médio prazos do que os homens que não recebem tratamento com o hormônio.
A terapia de reposição de testosterona é o tratamento padrão para o hipogonadismo, que pode causar disfunção sexual, enfraquecimento dos ossos e dos músculos e redução da qualidade de vida. Os fatores de risco para a condição incluem o envelhecimento, uma vez que os níveis de testosterona diminuem com a idade, obesidade e diabetes.
Apesar de o tratamento ser amplamente utilizado, a segurança cardiovascular com a reposição de testosterona permaneceu até agora incerta devido a achados inconsistentes. De acordo com o estudo recente, isso ocorre porque a maioria dos ensaios clínicos anteriores se baseou em dados agregados, em vez de dados de participantes individuais e não publicou detalhes de eventos adversos individuais.
“A prescrição de testosterona para hipogonadismo está aumentando globalmente, mas mensagens conflitantes sobre sua segurança podem ter levado muitos pacientes a não receberem o tratamento. Estudos em andamento devem ajudar a determinar a segurança a longo prazo da testosterona, mas, enquanto isso, nossos resultados fornecem a garantia necessária sobre sua segurança a curto e médio prazos”, afirma a autora principal, Jemma Hudson, da Universidade de Aberdeen, na Escócia, em comunicado.
Sobre a análise
Os autores realizaram uma revisão sistemática identificando 35 ensaios clínicos publicados desde 1992, dos quais 17 forneceram dados de participantes individuais.
Uma análise “às cegas” feita por dois médicos independentes permitiu a classificação de cada evento cardiovascular, permitindo uma investigação mais robusta da segurança cardiovascular do tratamento com testosterona.
Os pesquisadores realizaram, então, uma meta-análise usando dados de participantes individuais de 17 estudos e uma outra meta-análise integrando esses dados com as informações agregadas fornecidas pelos 18 estudos que não disponibilizaram dados de participantes individuais.
Entre os 17 estudos com dados de pacientes individuais, 1.750 participantes receberam testosterona e 1.681 receberam placebo, uma substância sem qualquer efeito para o organismo. A duração média do tratamento com testosterona foi de 9,5 meses. A média de idade dos participantes foi de 65 anos, sendo a maioria branca e não fumante. O Índice de Massa Corporal (IMC) médio dos participantes foi de 30 kg/m2, o que é considerado obeso.
Uma meta-análise mostrou que houve 120/1.601 (7,5%) eventos cardiovasculares no grupo testosterona e 110/1.519 (7,2%) no grupo placebo em 13 estudos que forneceram essa informação. Fatores como idade do paciente, tabagismo ou diabetes não afetaram o risco cardiovascular.
Da mesma forma, não houve diferença significativa na taxa de mortalidade entre o grupo de testosterona (0,4%) e o grupo placebo (0,8%) nos 14 estudos que forneceram dados individuais de pacientes sobre mortalidade, mas apenas dados limitados estavam disponíveis.
Os pesquisadores também descobriram que a testosterona reduziu significativamente o colesterol total sérico, a lipoproteína de alta densidade (HDL) e os triglicerídeos em comparação com o placebo. No entanto, não houve diferenças significativas na lipoproteína de baixa densidade sérica (LDL), pressão arterial, parâmetros glicêmicos, incidência de diabetes e resultados adversos da próstata entre os grupos de testosterona e placebo.
A meta-análise que integrou dados de participantes individuais com dados agregados mostrou resultados semelhantes.
Estudos complementares
Os autores reconhecem algumas limitações no estudo. De acordo com o artigo, havia poucos dados disponíveis avaliando a segurança cardiovascular do tratamento com testosterona além de 12 meses, e o número muito pequeno de mortes registradas durante os testes de testosterona prejudicou a capacidade dos autores de analisar por que ocorreram.
No entanto, a segurança a longo prazo do tratamento com testosterona está sendo investigada em outro ensaio clínico.
Embora a meta-análise de dados agregados tenha mostrado resultados semelhantes aos que envolvem apenas dados de pacientes individuais, os especialistas ponderam que não se pode descartar com certeza que um alto número de eventos cardiovasculares não relatados nos ensaios que não forneceram dados de participantes individuais poderia alterar as conclusões atuais.
Por CNN

Seja sempre o primeiro a saber. Baixe os nossos aplicativos gratuito.
Siga-nos em nossas redes sociais Facebook, Twitter e Instagram. Você também pode ajudar a fazer o nosso Blog, nos enviando sugestão de pauta, fotos e vídeos para nossa a redação do Blog do Silva Lima por e-mail blogdosilvalima@gmail.com ou WhatsApp (87) 9 9937-6606 ou 9 9101-6973.
 Brasil6 anos atrás
Brasil6 anos atrás
 Saúde5 anos atrás
Saúde5 anos atrás
 Brasil8 anos atrás
Brasil8 anos atrás
 Destaque6 anos atrás
Destaque6 anos atrás
 Brasil2 anos atrás
Brasil2 anos atrás
 Sem categoria6 anos atrás
Sem categoria6 anos atrás
 Sem categoria5 anos atrás
Sem categoria5 anos atrás
 Sem categoria5 anos atrás
Sem categoria5 anos atrás