[responsivevoice_button voice=”Brazilian Portuguese Female”]
A cada cinco minutos, uma pessoa morre vítima de picada de cobra no mundo. Quatro outras ficam permanentemente inválidas.
Mas há aquelas que estão colocando a própria vida em risco para buscar um soro antiofídico “universal e acessível”.
Tim Friede, que vive no Estado americano de Wisconsin, filma a si mesmo sendo picado deliberadamente por diferentes tipos de cobras venenosas e posta os vídeos no YouTube.
Dor instantânea

Em um desses vídeos, depois de receber duas picadas rápidas de uma cobra mamba, ele fala para a câmera, ignorando o sangue escorrendo do braço.
“Com a mamba-negra, é uma dor instantânea. É como ser picado por mil abelhas. As abelhas podem ter um ou dois miligramas de veneno, mas uma picada de mamba pode conter de 300 a 500 miligramas.”
Ele conta à BBC o que acontece a seguir.
“Fico inchado depois (das picadas). Nos dias seguintes, não consigo sair da cama. Pelo tamanho do inchaço, posso presumir quanto veneno foi injetado pela cobra. É muito doloroso”, diz ele.
Perigoso e antiético
Mas a proposta de Friede desperta críticas de especialistas.

“Não temos ideia do que essas pessoas fazem. É antiético e perigoso. Não trabalhamos com eles”, diz Stuart Ainsworth, professor da Escola de Medicina Tropical de Liverpool, no Reino Unido.
Sua instituição está entre aquelas que pesquisam em busca de um antídoto novo e universal.
Geralmente, novas vacinas são testadas primeiro em camundongos e outros animais de laboratório.
Só depois que são consideradas seguras, os experimentos em humanos começam a ser feitos, em um ambiente controlado.
“As pessoas acabam ganhando imunidade porque nada disso é muito regulamentado. Mas essas práticas podem levar à morte. Não aconselho fazer isso”, diz Ainsworth.
Mas, na indústria farmacêutica global, há uma falta de diretrizes para a pesquisa de antídotos.
“Não existem padrões comuns de produção, segurança ou eficácia”, informa a Wellcome Trust, uma organização sediada no Reino Unido que lidera o esforço científico para encontrar uma nova vacina.
Risco letal
Friede nega veementemente que esteja colocando sua vida em perigo como forma de aumentar seu número de seguidores nas redes sociais.
“Não fiz isso para ganhar seguidores — queria salvar vidas e fazer diferença. Só usei o YouTube para encontrar os médicos com quem trabalho agora. Foi uma grande aposta. E funcionou”, diz ele.

Das quase 3 mil espécies de cobras existentes, apenas cerca de 200 têm veneno suficiente para matar ou deixar um ser humano inválido. Friede conhece em detalhes muitas delas.
Sejam serpentes, víboras ou mambas, ele já sofreu mais de 200 picadas nos últimos 20 anos. Além disso, ele já se injetou com veneno mais de 700 vezes.
A quantidade de veneno inoculado por uma cobra pode variar consideravelmente. Às vezes, uma cobra pode picar sem passar veneno. Sendo assim, a injeção é uma forma de regular a dosagem.
“Se você não está totalmente imune ao veneno de uma cobra como uma mamba-negra, acaba tendo seu sistema nervoso periférico afetado. Ou seja, seu diafragma congela e você não respira mais, seus olhos se fecham e você não consegue falar, seu corpo vai se paralisando aos poucos. Só que o veneno não afetará seu sistema nervoso central, então você ainda consegue pensar — até morrer de vez”, explica Friede.
Imunidade
Friede mantém várias cobras venenosas no quintal de casa e testa a picada delas em si mesmo.

“Tenho cobras d’água da África. A picada é terrível. Foi difícil (passar por isso). Foi uma sensação assustadora.”
Venenos de cobra d’água têm neurotoxinas que afetam o sistema nervoso.
“As outras cobras têm veneno contendo citotoxinas que causam necrose, assim como cascavéis. Pode fazer você perder um dedo ou até uma mão.”
Friede parte do pressuposto de que, tomando lentamente pequenas doses de veneno, é possível desenvolver imunidade, mas sua metodologia tem sido muito criticada.
Imunização
Um método semelhante — embora usando animais — levou aos únicos antídotos que temos atualmente.

A produção de antídotos para veneno de cobras não sofreu grandes mudanças desde o século 19. Uma pequena quantidade de veneno é injetada em cavalos ou ovelhas e, em seguida, os anticorpos do animal são coletados de seu sangue.
“Temos essas criaturas que querem me matar e eu não quero morrer. Então, basicamente, me torno o cavalo. Por que não podemos nos tornar imunes?” questiona Friede.
O ex-motorista de caminhão de 51 anos não é imunologista e nunca frequentou a universidade. Foi o medo de ser morto por uma criatura venenosa que o levou a tomar essa iniciativa há cerca de 20 anos.
Friede começou os testes com aranhas e escorpiões, depois passou a usar cobras.
“Não usei todos os tipos de cobras venenosas do planeta. Escolhi as que podem nos matar mais rápido.”
Ele tem muitas cicatrizes dos experimentos e já chegou perto da morte diversas vezes. No entanto, Friede diz gostar de ser picado por cobras sem qualquer supervisão médica.
“Cerca de 12 vezes, eu tive uma recuperação muito difícil. No meu primeiro ano, tive que ser internado no hospital depois de ter sido picado por duas cobras. É preciso passar por essa curva de aprendizado. Não há médico ou universidade no mundo que possa nos ensinar isso”, diz.
Duplicação de anticorpos
Seus exames médicos aumentaram sua confiança de que seu método está funcionando.

“Comparado a outras pessoas, tenho o dobro da quantidade de anticorpos que combatem o veneno. Isso foi confirmado por testes de laboratório”, argumenta.
Há dois anos, os vídeos de Friede no YouTube chamaram a atenção do imunologista Jacob Glanville, que deixou seu emprego como cientista principal da gigante farmacêutica Pfizer para iniciar sua própria empresa trabalhando em antídotos.
“O que Tim fez foi notável, mas é perigoso e eu nunca recomendaria a ninguém”, diz Glanville.
A empresa está usando as amostras de sangue de Friede para produzir um novo tipo de soro.
“Eles pegaram meu DNA, RNA, anticorpos e o clonaram. Esta é a ciência mais alta possível”, diz Friede.
Mal negligenciado
Segundo a Organização Mundial da Saúde (OMS), todos os anos 5,4 milhões de pessoas sofrem picadas de cobra. Estima-se que o número de mortes esteja entre 81 mil e 138 mil. Mais de 400 mil pessoas sofrem de deficiências permanentes causadas por picadas, o que diminui sua qualidade de vida.

Mas foi só em 2017 que a OMS classificou as picadas de cobra oficialmente como uma “doença tropical negligenciada”.
Desde então, 19 de setembro foi escolhido para marcar o Dia da Conscientização sobre Picadas de Cobra.
A proposta é abordar publicamente um problema que vem prejudicando comunidades rurais de Ásia, África e América do Sul, que não necessariamente têm acesso a um sistema de saúde moderno.
Em muitos países, o soro antiofídico disponível costuma ser ineficaz devido a problemas de armazenamento ou porque funciona apenas para uma cobra específica.
Cobaias
Em maio deste ano, o Wellcome Trust anunciou um fundo de US$ 100 milhões (R$ 416 milhões) para encontrar novos tratamentos e soros eficazes.
Muitas outras organizações também estão buscando desenvolver um medicamento mais seguro e acessível.
O contrato com Glanville renderá a Friede uma quantia substancial de dinheiro se eles conseguirem desenvolver uma nova vacina.
“Não sou picado por cobras por dinheiro. Mas, se desenvolvermos uma vacina, ela trará muito dinheiro. Tenho um advogado e contrato assinado”, diz Friede.
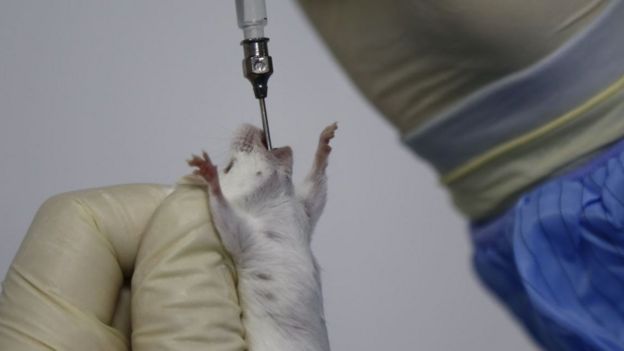
Glanville diz se manter otimista sobre os próximos testes.
“A pesquisa está bastante adiantada — estamos prestes a começar a testar em ratos”.
Extremismo com propósito
Glanville e Friede enfrentam muitas críticas da comunidade científica por sua abordagem pouco ortodoxa, mas apresentam uma defesa sólida de suas pesquisas.

“Abordamos a bioética com muito cuidado. Usamos um modelo semelhante ao usado nos estudos com indivíduos com alto risco de exposição a outras coisas, como lesões relacionadas ao trabalho, HIV, etc.”, diz Glanville.
Embora admita que sua abordagem seja atípica, Friede diz que pode estar prestes a produzir resultados.
“Existe um propósito por trás do meu extremismo. Coloquei minha própria vida em risco para encontrar um soro antiveneno universal e acessível.”
No Brasil, os soros antiofídicos são produzidos em laboratórios como o Butantan, Vital Brazil, Fundação Ezequiel Dias e Centro de Produção e Pesquisa de Imunológicos (CPPI) e repassados para as secretarias estaduais de saúde. A aplicação é feita de forma endovenosa em ambiente hospitalar.
Por Swaminathan Natarajan – BBC
Seja sempre o primeiro a saber. Baixe os nossos aplicativos gratuito.
Siga-nos em nossas redes sociais Facebook, Twitter e Instagram.Você também pode ajudar a fazer o nosso Blog, nos enviando sugestão de pauta, fotos e vídeos para nossa a redação do Blog do Silva Lima por e-mail blogdosilvalima@gmail.com ou WhatsApp (87) 9 9937-6606 ou 9 9101-6973.

 Brasil6 anos atrás
Brasil6 anos atrás
 Saúde5 anos atrás
Saúde5 anos atrás
 Brasil8 anos atrás
Brasil8 anos atrás
 Destaque6 anos atrás
Destaque6 anos atrás
 Brasil2 anos atrás
Brasil2 anos atrás
 Sem categoria6 anos atrás
Sem categoria6 anos atrás
 Sem categoria5 anos atrás
Sem categoria5 anos atrás
 Sem categoria5 anos atrás
Sem categoria5 anos atrás