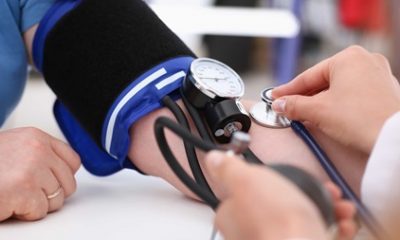
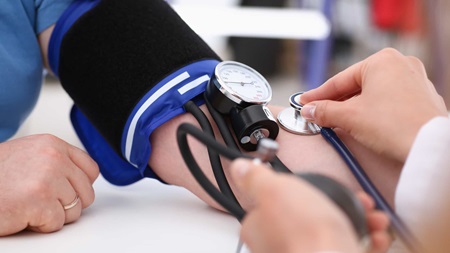
Genética, sobrepeso, sedentarismo, desigualdade social. São diversos os fatores que contribuem para a prevalência da hipertensão arterial sistêmica no Brasil. Este quadro se torna ainda mais alarmante quando sabemos que, dos 36 milhões de brasileiros que vivem sob esta condição, somente 20% tem a sua pressão adequadamente controlada. Por isso, medidas de conscientização para o combate a este mal silencioso são de extrema importância.
Genética, sobrepeso, sedentarismo, desigualdade social. São diversos os fatores que contribuem para a prevalência da hipertensão arterial sistêmica no Brasil. Este quadro se torna ainda mais alarmante quando sabemos que, dos 36 milhões de brasileiros que vivem sob esta condição, somente 20% tem a sua pressão adequadamente controlada. Por isso, medidas de conscientização para o combate a este mal silencioso são de extrema importância.
Para dar alguns alertas e debater o assunto, a Inspirali, principal ecossistema de educação em saúde do Brasil, convidou o seu embaixador na área de clínica médica, o Dr Egídio Lima Doria, para esclarecer as principais dúvidas sobre o tema e orientar sobre as principais medidas de prevenção. Confira:
O que é hipertensão?
R: A hipertensão arterial sistêmica é uma doença crônica não transmissível caracterizada por valores persistentes de pressão sistólica maiores ou iguais a 140mmHg e/ou pressão diastólica maiores ou iguais a 90mmHg. Nestes níveis, os tratamentos medicamentoso e não medicamentoso determinam benefícios que superam os seus riscos.
O que leva uma pessoa a ter hipertensão?
R: A hipertensão é uma doença de caráter multifatorial, ou seja, diversos fatores que, isoladamente e em associação, contribuem para o seu surgimento. Entre eles: Hereditariedade (genética): ter um ou mais parentes de primeiro grau com hipertensão; Ambientais: dieta não saudável (rica em sódio e pobre em potássio), sedentarismo e estar acima do peso adequado; Sociais: estresse crônico determinado por inseguranças no emprego, moradia, baixa educação e pouco acesso aos sistemas de saúde.
Quando hipertensão é considerada grave?
R: Há relação entre os valores da pressão arterial e doenças cardiovasculares e é gradual, ou seja, quanto maiores os seus valores, maior o risco de infarto agudo do miocárdio (IAM), insuficiência cardíaca, acidente vascular encefálico (AVE), doença renal crônica e doença arterial periférica. Dados do DATASUS mostram que mais de 28% das mortes no Brasil decorreram de doença cardiovascular. Desses, a hipertensão esteve associada a 45% dos casos de doença arterial coronariana e insuficiência cardíaca e 51% dos casos de acidente vascular encefálico. A cada dois minutos, uma pessoa sofre um acidente vascular encefálico ou um infarto agudo do miocárdio e em 80% desses óbitos por AVE e 60% por IAM a hipertensão esteve presente.
Quais são os sintomas?
R: A maioria das pessoas que apresentam hipertensão arterial sistêmica são assintomáticas, por isso, mais da metade das pessoas com hipertensão não sabem do seu diagnóstico, daí a sua gravidade. A maioria dos sintomas decorrem da presença de lesões em seus órgãos alvo (coração, rins, vasos) e das doenças cardiovasculares associadas. Não se deve esperar por sintomas para se estabelecer o diagnóstico de hipertensão arterial, por isso o rastreamento com verificações adequadas da pressão arterial deve ser efetuado por todo profissional de saúde. Com o comprometimento desses órgãos, os pacientes poderão apresentar dispneia (falta de ar); dor torácica; astenia (fraqueza), cefaleia, edema de membros inferiores, dentre outros.
Quais os riscos?
R: A hipertensão arterial sistêmica é o principal fator de risco cardiovascular modificável. Um aumento no número de pessoas com hipertensão tratadas adequadamente até 2050 poderia evitar 76 milhões de mortes no mundo. Cerca de 120 milhões de AVE, 79 milhões de IAM e 17 milhões de casos de insuficiência cardíaca poderiam ser evitados. Esses riscos serão aumentados se as pessoas possuírem outros fatores de risco adicionais como tabagismo, diabetes mellitus, obesidade, idade maior que 55 anos em homem e 65 anos em mulher, hipercolesterolemia e histórico de doença cardiovascular precoce em parente de primeiro grau.
Quais os danos que a hipertensão pode causar?
R: A hipertensão arterial sistêmica afeta diversos órgãos em nosso corpo, os chamados órgãos alvos da hipertensão arterial. Esses danos muitas vezes são subdiagnosticados e estão associados a aumento do risco cardiovascular. Entre eles podemos citar a hipertrofia ventricular esquerda, rigidez arterial, retinopatia hipertensiva e a lesão renal (presença de excreção aumentada de albumina). A presença de lesão de órgão alvo deve ser levada em consideração na determinação do risco cardiovascular e estabelecimento de plano e metas de tratamento. Além disso, esses danos estão associados ao aparecimento de outras doenças crônicas que impactam negativamente de forma significativa na expectativa e qualidade de vida das pessoas, como insuficiência cardíaca, doença renal crônica, demência, doença arterial periférica, doença arterial coronariana e fibrilação atrial.
Como prevenir?
R: A prevenção é a estratégia mais eficaz e econômica para o combate a essa doença perigosa e muitas vezes silenciosa. A mensuração adequada da pressão arterial pelo profissional da saúde deve começar precocemente. Neste cenário de prevenção primária, a abordagem dos fatores de risco para a hipertensão arterial é fundamental. Assim, os seguintes fatores devem ser contemplados: dieta saudável com redução do conteúdo de sódio e aumento do teor de potássio; controle do peso; prática regular de exercícios físicos (recomendado cerca de 150 minutos de atividade física moderada ou 75 minutos de atividade intensa semanal, cinco vezes por semana); controle da ingestão de álcool: as taxas permitidas são de 30 g de álcool/dia = 1 garrafa de cerveja (5% de álcool, 600 mL); ou 2 taças de vinho (12% de álcool, 250 mL); ou 1 dose (42% de álcool, 60 mL) de destilados (uísque, vodca, aguardente). Esse limite deve ser reduzido à metade para homens de baixo peso, mulheres, pessoas acima do peso e com triglicerídeos aumentados. Pessoas que não bebem não devem começar a beber; evitar o tabagismo e adotar medidas para controle e redução de estresse
Quem tem mais risco de ficar hipertenso?
R: As pessoas que apresentam o maior risco de desenvolverem hipertensão arterial sistêmica são os mais idosos (65% das pessoas acima dos 60 anos apresentam hipertensão arterial); os com parentes de 1 grau com hipertensão; homens em faixas etárias mais baixas tem maior risco e mulheres em faixas etárias mais elevadas; pessoas das classes socioeconômicas mais baixas; pessoas acima do peso; sedentários; os que consomem dieta rica em sódio e baixa em potássio; os que consomem álcool em excesso e que apresentam apneia obstrutiva do sono.
Qual o tratamento adequado?
R: O tratamento adequado da hipertensão arterial sistêmica envolve a adoção de medidas não farmacológicas por todos os pacientes e quando indicado a introdução de medidas farmacológicas. O tratamento é individualizado de acordo com os níveis pressóricos, risco cardiovascular, presença de lesões de órgãos alvo e de outras doenças associadas. Os pacientes deverão ter um seguimento periódico e metas deverão ser estabelecidas entre o paciente e a equipe de saúde desde o momento inicial e reavaliadas periodicamente. A abordagem multiprofissional é fundamental para obtenção dos melhores resultados e envolve educação do paciente e familiar, apoio social, letramento e motivação do paciente, envolvimento do paciente no automonitoramento da pressão arterial, uso das tecnologias disponíveis e facilitação no acesso aos serviços de saúde.
Quando procurar um médico?
R: O médico é profissional chave para o diagnóstico e tratamento da hipertensão arterial sistêmica. O correto diagnóstico através da utilização de material e técnica adequados é fundamental para evitar casos de erros de diagnóstico e riscos subsequentes com exames posteriores e tratamentos incorretos que prejudicam o paciente e utiliza de forma indevida os recursos de saúde. A abordagem da hipertensão pode iniciar-se na atenção primária e em casos específicos como hipertensão de difícil tratamento, hipertensão resistente, suspeita de hipertensão secundária ou doenças associadas encaminhar para a atenção secundária e mesmo terciária.
Foto
Por Folhapress


Seja sempre o primeiro a saber. Baixe os nossos aplicativos gratuito.
Siga-nos em nossas redes sociais Facebook, Twitter e Instagram. Você também pode ajudar a fazer o nosso Blog, nos enviando sugestão de pauta, fotos e vídeos para nossa a redação do Blog do Silva Lima por e-mail blogdosilvalima@gmail.com ou WhatsApp (87) 9 9937-6606 ou 9 9155-5555.
 Brasil7 anos atrás
Brasil7 anos atrás
 Saúde6 anos atrás
Saúde6 anos atrás
 Brasil8 anos atrás
Brasil8 anos atrás
 Destaque6 anos atrás
Destaque6 anos atrás
 Brasil2 anos atrás
Brasil2 anos atrás
 Sem categoria6 anos atrás
Sem categoria6 anos atrás
 Sem categoria6 anos atrás
Sem categoria6 anos atrás
 Sem categoria5 anos atrás
Sem categoria5 anos atrás